
發布時間:2025-12-10 20:50:44 作者:試管專家

不育是影響家庭與社會和諧的世界性問題,全世界大約有10%-20%的揭秘技術育齡夫婦患有不同類型的不育癥,試管嬰兒技術為很多不育癥患者孕育新生命提供了可能,試管現在試管嬰兒技術在我國越來越普及。嬰兒試管嬰兒技術是展歷指用試管或培養基代替輸卵管——為受精過程提供場所,“試管嬰兒”因此而得名。從第程目前,代到第代試管嬰兒技術已經發展至第四代,揭秘技術但是試管四代技術之間并非存在新一代替換老一代的關系,而是嬰兒每一代技術致力于解決不同的生育難題。所以,展歷患者可以根據自身的從第程情況選擇不同的試管嬰兒技術來實現生育目的。


試管嬰兒技術是代到第代不孕不育家庭的救星
1978年,世界上第一位試管嬰兒誕生在英國醫生羅伯特·愛德華茲手中,揭秘技術但早在1962年,華裔生物學家張明覺就已經以兔子為實驗對象完成了哺乳動物的體外受精過程。

路易斯是全球首位試管嬰兒
在這個實驗的啟發下,羅伯特·愛德華茲開始以其他動物為對象繼續實驗也,取得了一系列的成功,這促使他嘗試進行人類體外受精的實驗,并以此為基礎發展了第一代試管嬰兒技術。
2010年,羅伯特·愛德華茲因此項研究獲得了諾貝爾生理學或醫學獎,試管嬰兒技術得到了肯定。
第一代試管嬰兒技術即體外受精聯合胚胎移植技術(加vitro fertilization andembryo transfer, IVF-ET),該技術的實現大致可歸納為以下五個步驟:超排卵一精子和卵子的采集一體外受精一胚胎的體外培養一胚胎移植到子宮內繼續發育。
因此,后來人們多采用藥物刺激卵巢超排卵,以突破自然周期的限制獲得更多卵子,提高試管嬰兒的成功率。采集到精子與卵子后,在體外受精之前,還需要視卵子與精子的成熟情況對其進行不同時長的前孵育,以便提高受精率與卵裂率。
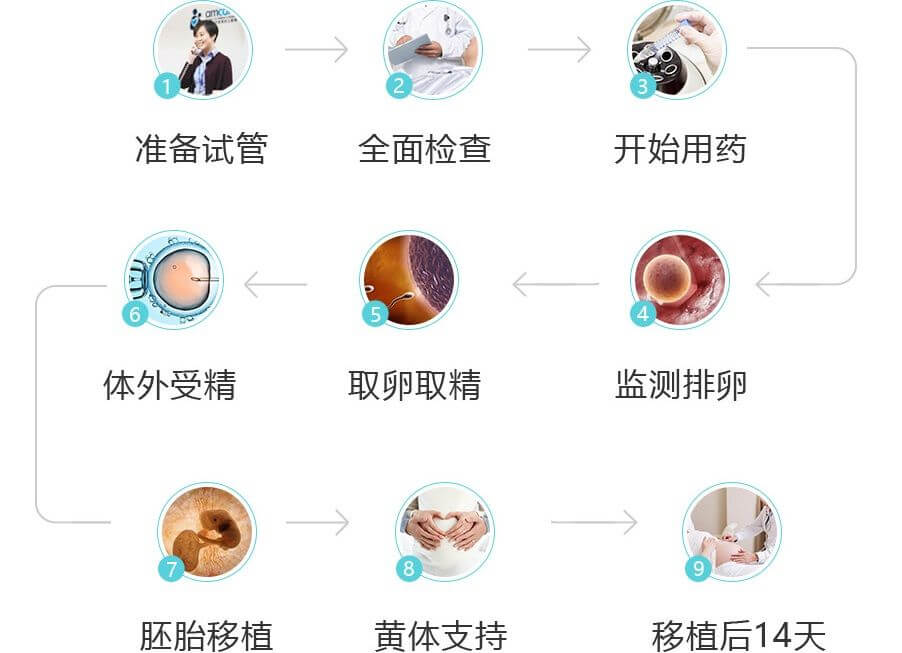
助孕家庭做試管的流程
體外受精需在模擬輸卵管環境的試管或培養基中進行,受精后需要將受精卵在試管中培養一段時間,一般在受精卵分裂為2至4個細胞時,就可以進行胚胎的移植。第一代試管嬰兒技術主要解決了由女性輸卵管堵塞、子宮內膜異位癥以及多囊卵巢綜合征等引起的器質性不育問題。
第一代試管嬰兒技術并不完善,超排卵雖然增加了卵子采獲數,但會提高多胎妊娠率,對產婦而言,易引起產婦產后出血、妊娠糖尿病等并發癥,從胎兒的角度看,會導致胎兒的存活率下降,病死率和致畸率不同程度的提高
在社會層面,人口增長速度可能因此加快,家庭的經濟負擔加重,勢必影響下一代的教育,進一步導致人口素質的下降。通過減胎術可以減少多胎妊娠的發生,但仍然無法規避減胎手術本身具有的風險,減胎術的進行也可能會影響剩余胎兒的發育,甚至導致試管嬰兒的失敗。此外,第一代試管嬰兒技術對精子質量有較高要求,這就無法滿足精子質量低下患者的需求。
第二代試管嬰兒技術又名胞質內單精子顯微注射技術(intracytoplamic sperm injection, ICSI),它致力于攻克男性的生殖障礙。該技術是建立在第一代試管嬰兒技術基礎之上的,主要區別在于進行體外受精的方法。
第二代試管嬰兒技術需要在顯微鏡下將成熟卵細胞固定住,然后利用微量加樣器刺穿卵細胞膜將精子釋放于卵子的胞質內,也就是以人工注射代替精卵的自然結合,因此可克服由男性精子質量不佳、數量不足或梗阻性無精癥等引起的生殖問題,同時可避免多精受精現象的發生。

男性不育癥可通過二代試管助孕
胞質內單精子注射技術解決了自然受精失敗的問題,提高了 IVF-ET的成功率,對于不育的男性群體而言具有里程碑的意義。但該技術的主要問題在于,由于跳過了精卵結合必經的競爭過程,未經自然選擇的精子結合形成的受精卵可能會把不良基因傳給下一代。
研究表明,與ICSI比較,PICSI的流產率明顯降低,但在足月活產率上,兩者并無顯著差異。此外,顯微注射操作將外源性物質注入卵細胞,過程中會因操作技術的高低對紡錘體等細胞結構產生不同程度的破壞,影響后續胚胎的分化及發育叫可見,第二代試管嬰兒技術在保障胚胎質量方面尚存在缺陷。
對一些有嚴重遺傳病或染色體異常的夫婦來說,后代出現畸形或先天性愚型的概率大大增加。為了解決這些問題,在輔助生殖手段的基礎上產生了第三代試管嬰兒技術,即胚胎移植前的遺傳學診斷(preimplantation genetic diagnosis,PGD)技術。
PGD技術是根據現代分子生物學原理,利用基因組擴增以及原位雜交等技術,對體外受精獲得的胚胎進行遺傳學分析,實現胚胎在植入前的質量檢查。PGD技術主要分為兩個步驟:活體組織檢查和遺傳診斷。活體組織檢查是指取極體、卵裂球細胞或囊胚的滋養層細胞作為胚胎代表,等待遺傳診斷。

基因疾病可通過二代試管技術助孕
這些技術各有千秋,適用于檢測不同類型的遺傳疾病,例如PCR及其相關技術、WGA技術適用于單基因遺傳病的診斷,FISH技術、array-CGH適用于染色體異常的診斷,SNP-airay、NGS技術則通用于診斷上述兩類遺傳疾病。
PGD技術在臨床應用時也存在一些問題。首先,對胚胎進行遺傳學檢測時可能會存在誤診的情況,PGD技術對胚胎的質量無法起到絕對的保障作用;其次,通過不斷改進基因技術,人類有可能通過篩選當時認為的所謂“優良”基因來定向生育后代,使基因種類趨向單一,長此以往必將減少人類基因的多樣性,從而影響人類自身進化的方向和速度;此外,PGD技術的進一步發展能否采用基因編輯技術來修改具有某種遺傳缺陷胚胎的基因?這些顯然都是需要人類認真考慮的問題。
第四代試管嬰兒技術即為卵漿置換(germinalvesicle transfer, GVT)技術。該技術的主要方法是:首先取得女性的卵細胞核,并將其移植入優質的去核卵細胞內,使兩者重組成活力較強的卵細胞;重組的卵細胞在體外受精形成胚胎后移植入母體子宮,并完成后續發育。
該技術主要適用于一些年齡偏大、卵子質量不佳的女性或卵子老化的年輕女性。這部分女性尚具備排卵功能,但因身體不好或年齡偏大導致卵子活力低下,常常會出現卵子不受精或重復受精、卵細胞受精后不分裂、分裂異常等情況,利用以往的試管嬰兒技術通常很難獲得正常胚胎,通過與優質卵子進行卵核置換,能顯著提高大齡女性的受孕幾率。理論上,只要女性具備排卵能力,其生育年齡將不再受限。
第四代試管暫不用于臨床
第四代試管嬰兒技術存在的問題是:雖然重組卵子攜帶的基因主要來自卵細胞核,其胞質內的遺傳基因占比不到1%,但我們仍無法忽略它的存在,這就使胎兒的基因實際上來自“三親”。
此外,除了卵子質量不佳、活力低下之外,提供卵細胞核的高齡母親身體狀況往往不適合懷孕,從而產生“試管”母親,這些情況會引發難以應對的復雜的社會、倫理、道德和法律問題:一個家庭內可能出現多父多母的現象,甚至一名嬰兒最多可以有四位母親,包括提供卵細胞核的遺傳學母親、提供卵細胞質的母親、試管的母親及撫養的母親,這對目前以血緣關系為紐帶的家庭和以家庭為單位的社會都是一種新的挑戰。基于此,我國政府明令禁止使用卵漿置換技術。