
發布時間:2025-12-10 21:07:31 作者:試管專家

輔助生殖技術(assisted reproductive technology, ART)是治療不孕癥的重要手段[]。控制性超排卵技術(controlled ovarian hyperstimulation, COH) 是輔助生殖技術中關鍵步驟之一。促性腺激素釋放激素拮抗劑(gonadotrophin releasing hormone antagonist, GnRH-ant)通過競爭性拮抗GnRH受體,短期內可抑制內源性促性腺激素(gonadotrophin, Gn)的釋放,具有促排時間短,促排卵用藥少,且降低卵巢過度刺激綜合征風險的優點,目前臨床上使用越來越多[]。促性腺激素釋放激素激動劑 (gonadotrophin releasing hormone agonist, GnRH-a)作為最早的促排方案,起源于1984年[]。GnRH-a 的大量持續作用,會耗竭垂體的GnRH受體,從而抑制早發黃體生成素(luteinizing hormone, LH) 峰的發生。早卵泡期長方案通常在卵泡發育早期給予GnRH-a降調節,28~30 d后檢測性激素和B超,達到降調節標準后,使用促性腺激素促排卵。本研究通過將總人群劃分三個年齡段,探究不同年齡段人群使用三種促排方案的胚胎發育與臨床結局,旨在為臨床上決定各年齡段人群促排方案作出一定參考。

本研究為回顧性研究,可豁免知情同意。研究方案由安徽醫科大學倫理委員會批準(批準號 20200114)。選取2021年1月–2023年2月于我院生殖中心行(in vitro fertilization, IVF)助孕的患者臨床資料,共計6924例,其中 GnRH拮抗劑 4173例 ,GnRH激動劑長方案 2410例,早卵泡期長方案341例。納入標準:①夫妻雙方有體外受精IVF指征;②女方年齡20~43歲;③不孕因素為排卵障礙、盆腔或輸卵管因素、子宮內膜異位癥、多囊卵巢綜合征、卵巢功能減退。排除標準:①促排卵方案為除GnRH拮抗劑方案、GnRH激動劑長方案或早卵泡期長方案以外的其他方案; ②患者某項信息不全;③患者體質量指數(body mass index, BMI)>30 kg/m2; ④ 嚴重輸卵管積液、子宮腺肌病、胚胎植入前遺傳學檢測(preimplantation genetic testing, PGT)周期患者。納入30歲以下患者共2576例,其中拮抗劑組1610 例,長方案組850例,早卵泡期長方案組116 例;納入30~35歲患者共3249例,其中拮抗劑組1881例,長方案組1193例,早卵泡期長方案組175例。納入35歲以上患者共1099例,其中拮抗劑組682例,長方案組367例,早卵泡期長方案組50例。見 。
在月經周期的第2或3天開始使用Gn啟動,藥物為果納芬 (默克雪蘭諾,瑞士)、普麗康(默沙東,美國)、麗申寶(珠海麗珠醫藥貿易有限公司,中國)等。于用藥后第6天或主導卵泡達到14 mm直徑時,結合激素水平開始使用GnRH拮抗劑思則凱(默克雪蘭諾,瑞士)等直至人絨毛膜促性腺激素(human chorionic gonadotrophin, HCG)注射日,促排期間根據B超及檢測性激素結果,判斷卵巢對藥物的反應并依此調整促排卵藥物的使用劑量。
在前次月經周期的第18~22天(黃體中期)使用長效GnRH激動劑達菲林(益普生,法國)等使垂體降調節;后使用促性腺激素(果納芬、普麗康或麗申寶等)啟動,促排期間根據B超及檢測性激素結果,判斷卵巢對藥物的反應并依此調整促排卵藥物的使用劑量。
自月經期第2~3天,應用長效GnRH激動劑達菲林等,第28~30天檢測性激素和B超,達到降調節標準后,同GnRH-a長方案。
B超見2個或2個以上直徑>18 mm的卵泡時立即停止促排卵藥物,并于當晚21:00–22:00患者接受10 000 IU HCG (珠海麗珠醫藥貿易有限公司,中國) 肌內注射;HCG注射36 h后行經陰道超聲監測下取卵。對于接受IVF的患者,在取卵后4 h進行人工授精。精卵共孵育維持約4 h,去除卵丘細胞,將卵母細胞轉移到卵裂培養基中,在離體培養第3天檢測卵裂期胚的發育情況。7~9個卵裂球且破碎率小于20%的胚胎為優質胚胎。將胚胎轉移到囊胚培養基中繼續孵育2~3 d,在第5天和第6天使用Gardner囊胚分級法對囊胚進行評估[]。優質囊胚定義為第5天評分為3BB及以上,第6天評分為4BB及以上的囊胚[]。行鮮胚移植術患者經超聲引導,將囊胚植入子宮,生化妊娠定義為胚胎移植后2周血清β- HCG水平≥25 IU/L。臨床妊娠定義為胚胎移植后35 d超聲掃描發現妊娠囊。
采用GraphPad Prism 8.0和SPSS 23.0軟件進行統計分析。計量資料以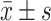 表示,計數資料以百分數表示。計量資料采用單因素方差分析,計數資料采用χ2檢驗。P<0.05為差異有統計學意義。
表示,計數資料以百分數表示。計量資料采用單因素方差分析,計數資料采用χ2檢驗。P<0.05為差異有統計學意義。
三種不同促排方案組患者女方年齡、不孕年限,基礎雌二醇( estradiol, E2) 、抗苗勒氏管激素(anti-Müllerian hormone, AMH)差異均無統計學意義 (P>0.05);拮抗劑方案組的BMI、基礎LH水平顯著高于其余兩組(P<0.05);拮抗劑方案組的竇卵泡數(antral faollicle counting, AFC)高于激動劑長方案組〔(15.23±7.268) 個vs. (14.45±5.754) 個 ,P=0.0011〕,而激動劑長方案組的AFC高于早卵泡期長方案組〔(14.45±5.754) 個 vs. (12.96±6.686) 個,P=0.0122〕;拮抗劑方案組的促性腺激素(gonadotropin, Gn)啟動量、Gn使用天數均低于其余兩組(P<0.05);早卵泡期長方案組的基礎卵泡刺激素(follicle-stimulating hormone, FSH)水平低于拮抗劑方案〔(6.777±2.327) IU/L vs. (7.183±2.854) IU/L,P=0.0130〕與激動劑長方案組〔(6.777±2.327) IU/L vs. (7.199±2.460) IU/L,P=0.0137〕。見。
在總人群中,激動劑長方案組的獲卵數高于拮抗劑組〔(13.85±7.162) 個vs. (13.36±7.862) 個,P=0.0224〕和早卵泡期長方案組〔(13.85±7.162) 個vs. (11.86±6.802) 個,P<0.0001〕 ;早卵泡期長方案組的受精率低于拮抗劑方案組(77.02% vs. 78.61% ,P=0.0168)與激動劑長方案組 (77.02% vs. 79.65% ,P<0.0001);拮抗劑方案組的優質胚胎率高于激動劑長方案組(52.31% vs. 49.75%,P<0.0001)與早卵泡期長方案組 (52.31% vs. 47.68%,P<0.0001);拮抗劑方案組的囊胚形成率高于激動劑長方案組(64.91% vs. 62.35%,P<0.0001),同時也高于早卵泡期長方案組(64.91% vs. 61.18%,P=0.0001);拮抗劑方案組的優質囊胚率高于激動劑長方案組(53.58% vs. 50.81%,P<0.0001)與早卵泡期長方案組(53.58% vs. 48.57%,P<0.0001);三種促排方案的臨床妊娠率和活產率差異并無統計學意義(P>0.05)。見。
在30歲以下人群中,拮抗劑方案組的優質胚胎率高于激動劑長方案組(53.84% vs. 50.85%,P<0.0001)和早卵泡期長方案組(53.84% vs. 48.99%,P=0.0026);拮抗劑方案組的囊胚形成率高于激動劑長方案組(66.12% vs. 63.33%,P<0.0001),同時也高于早卵泡期長方案組(66.12% vs. 62.13%,P=0.0094);拮抗劑方案組的優質囊胚率高于激動劑長方案組(55.28% vs. 52.44%,P<0.0001)與早卵泡期長方案組(55.28% vs. 50.05%,P=0.001);三種促排方案臨床妊娠率和活產率差異無統計學意義 (P>0.05)。見。
在30~35歲人群中,激動劑長方案組的獲卵數高于拮抗劑方案組〔(14.18±7.146)個 vs. (12.68±7.535)個,P<0.0001〕和早卵泡期長方案組〔(14.18±7.146)個vs. (11.96±6.821)個,P=0.0006〕;早卵泡期長方案組的受精率低于拮抗劑方案組(77.08% vs. 78.97% ,P=0.0441)和激動劑長方案組(77.08% vs. 79.98%,P=0.0022);拮抗劑方案組的優質胚胎率高于激動劑長方案組(52.55% vs. 50.66%,P=0.0021)與早卵泡期長方案組 (52.55% vs. 47.36%,P=0.0003);拮抗劑方案組的囊胚形成率高于激動劑長方案組(64.88% vs. 62.93%,P=0.0009)與早卵泡期長方案組(64.88% vs. 60.39%,P=0.0011);拮抗劑方案組的優質囊胚率高于激動劑長方案組(53.70% vs. 51.43%,P=0.0002)與早卵泡期長方案組(53.70% vs. 47.88%,P<0.0001) ;三種促排方案臨床妊娠率和活產率差異無統計學意義 (P>0.05)。見。
見。在35歲以上人群中,激動劑長方案組的獲卵數高于拮抗劑方案組 〔(10.63±6.015)個vs. (8.433±6.335)個,P<0.0001〕;拮抗劑方案組的優質胚胎率高于激動劑長方案組(44.77% vs. 42.05%,P=0.0346);拮抗劑方案組的囊胚形成率高于激動劑長方案組(59.83% vs. 56.51%,P=0.0093),而與早卵泡期長方案組差異無統計學意義(P>0.05);拮抗劑方案組的優質囊胚率高于激動劑長方案組(45.72% vs. 42.77%,P=0.0235);三種促排方案臨床妊娠率和活產率差異無統計學意義 (P>0.05)。
近年來,輔助生殖技術成為具有生育需求而無法自然受孕的患者的首要選擇。GnRH長方案通過大量GnRH-a作用于垂體后,在短期內釋放大量Gn,產生“Flare up”效應,耗竭GnRH受體,有效抑制可能過早的LH峰值的出現,同時具有良好的卵泡發育同步性,是經典的促排方案之一。拮抗劑方案的主要優點在耗時短,數小時就能結合受體,產生Gn的抑制作用,大大降低治療時間[]。
DIETRICH等[]發現,接受GnRH拮抗劑的患者卵泡液E2濃度顯著低于接受GnRH-a的患者,而卵泡液中雌激素與雄激素的比例可能反映了顆粒細胞將雄激素轉化為雌激素的能力。此外,雄激素增強卵巢顆粒細胞凋亡,而雌二醇發揮抑制作用。使用GnRH拮抗劑時,LH 循環濃度被抑制,導致雄激素產生受阻,從而降低濾泡內雄激素濃度[]。雌、雄激素比率與卵泡健康和成熟度之間存在相關性,提示拮抗劑方案可能更有利于卵泡的發育[]。本研究也發現拮抗劑方案組優質胚胎率、囊胚形成率、優質囊胚率顯著高于其余兩組。
CORREA-De-ARAUJO等[]發現在使用輔助生殖技術(ART)時,隨著女性年齡增加臨床妊娠率逐漸下降。而本研究中也發現,無論采取哪種促排方案,隨著年齡的增加,患者的獲卵數、臨床妊娠率都在逐漸下降。本研究中,每個年齡段人群,使用三種方案的臨床妊娠率與活產率并無統計學意義。XU等[]的研究表明,GnRH-ant治療患者的子宮內膜中子宮自然殺傷細胞數量和穿孔素表達水平均增加,表明GnRH-ant可能增加著床期促炎因子的釋放。由于孕體被認為是母體免疫系統的半同種異體移植物,從免疫學的角度來看,母體免疫耐受對于胚胎植入至關重要。RAGA等[]發現,GnRH-ant可以改變子宮內膜免疫調節細胞因子的表達,這可能會影響胚胎植入。有研究表明[],Gn 劑量的增加,會延長垂體功能恢復時間。而長時間低性腺激素水平狀態下,有利于卵巢殘余竇卵泡的清除、抑制甚至清除炎性內膜的增生,使 Gn 刺激日卵泡的募集更加同步,從而使子宮動脈血流參數(RI、PI、S/D)減小,使子宮內膜灌注良好,子宮內膜容積增大,進一步使內膜容受性更佳,從而為成功妊娠提供有利條件。ALPA?éS等[]發現早卵泡期長方案可顯著改良女性不孕患者子宮內膜容受性,卵泡期單劑量GnRH-a注射可誘導子宮內膜表達整合素,改善子宮內膜容受性,有利于胚胎著床。有研究者[]發現,早卵泡期長方案臨床妊娠率顯著高于拮抗劑方案(58.57% vs. 37.14%,P<0.05),提示早卵泡期長方案對不孕癥患者子宮內膜容受性及臨床妊娠具有更優的影響,在本研究中,早卵泡長方案組的臨床妊娠率有上升趨勢,但可能由于納入早卵泡期長方案的周期過少,導致差異不明顯。
就胚胎的發育方面而言,拮抗劑方案在<30歲、30~35歲人群中較長方案與早卵泡期長方案優勢更加顯著;而>35歲人群,拮抗劑方案優于長方案,與早卵泡期長方案無顯著差異。在每個年齡段人群中使用三種方案的臨床結局并無顯著差異。拮抗劑方案能減少促排時間、促排卵Gn劑量,增強患者就醫依從性,具有一定優勢。高齡患者使用拮抗劑方案能提高囊胚形成率。
由于本研究為回顧性研究,存在一定的局限性,每個臨床醫生在進行促排方案與促排藥物選擇時,具有主觀性。本研究中并未對患者的卵巢儲備功能進行分層處理,未來還需要更大樣本、多中心的實驗性研究來驗證。
* *
*作者貢獻聲明 范詠琪負責正式分析、調查研究、研究方法和初稿寫作,張文香負責論文構思、數據審編、監督指導和審讀與編輯寫作,章志國負責經費獲取、研究項目管理、提供資源、軟件、驗證和可視化。所有作者已經同意將文章提交給本刊,且對將要發表的版本進行最終定稿,并同意對工作的所有方面負責。
Author Contribution FAN Yongqi is responsible for formal analysis, investigation, methodology, and writing--original draft. ZHANG Wenxiang is responsible for conceptualization, data curation, supervision, and writing--review and editing. ZHANG Zhiguo is responsible for funding acquisition, project administration, resources, software, validation, and visualization. All authors consented to the submission of the article to the Journal. All authors approved the final version to be published and agreed to take responsibility for all aspects of the work.
利益沖突 所有作者均聲明不存在利益沖突
Declaration of Conflicting Interests All authors declare no competing interests.
國家重點研發計劃(No. 2022YFC2703000)和國家自然科學基金(No. 82071724)資助